Las encías hablan, pero lo hacen en voz baja. Lo hacen con un punto rojo que no estaba ahí ayer, con un hilo de sangre que aparece al cepillarte, con una sensibilidad que atribuimos al clima o al estrés. Nadie piensa demasiado en ellas hasta que empiezan a molestar, pero para entonces el cuerpo ya viene avisando desde hace rato.
En Colombia, como en buena parte del mundo, la consulta odontológica suele ser reactiva. Llegamos al consultorio cuando el dolor se vuelve insoportable o cuando sentimos que algo “ya se ve mal”. Sin embargo, las enfermedades de las encías avanzan de manera silenciosa y, cuando se manifiestan de forma evidente, ya han generado pérdidas de tejido, inflamación crónica o incluso daño óseo que pudo evitarse.
Lo que muchos pacientes desconocen es que la salud de las encías es un reflejo de la salud general. No es solo un tema estético ni un problema localizado. La American Academy of Periodontology (AAP) ha sido enfática en esto durante años: “Las enfermedades periodontales son condiciones inflamatorias crónicas que pueden tener repercusiones sistémicas”, ha explicado en diversas publicaciones el profesor y expresidente de la entidad, Dr. Stuart J. Froum, una de las voces más respetadas en periodoncia a nivel mundial.
Las investigaciones dan fuerza a esta afirmación. En diferentes estudios publicados en Journal of Clinical Periodontology, los especialistas han encontrado vínculos entre enfermedad periodontal y riesgo cardiovascular, alteraciones en pacientes con diabetes e incluso complicaciones durante el embarazo. Es decir, cuando las encías están inflamadas, nada ocurre de manera aislada.
Pero ¿por qué estas enfermedades pasan desapercibidas? Porque no siempre duelen. Porque el sangrado al cepillado se normaliza. Porque la inflamación se oculta detrás de hábitos diarios que parecen inofensivos: un cepillado brusco, la ausencia de seda dental, un tratamiento de ortodoncia sin seguimiento, o incluso el estrés, que tiene un impacto directo en la inflamación crónica del organismo.
Antes de entrar en detalle sobre las cinco enfermedades más comunes, es necesario entender algo que los expertos repiten hasta el cansancio: casi todas comienzan con señales muy pequeñas. Y esas señales, si se detectan a tiempo, pueden detener procesos que, en etapas avanzadas, se vuelven irreversibles.
En palabras del periodoncista español Dr. Mariano Sanz, una de las figuras más citadas en Europa: “La clave no es solo tratar, sino anticiparse. La periodontitis avanzada que vemos hoy empezó como una inflamación leve que nadie atendió hace meses o años”. Su postura resume el consenso actual de la comunidad científica: la prevención ya no es una recomendación, es una necesidad.
Este artículo explora, de forma clara y basada en evidencia, cuáles son esas cinco enfermedades que afectan a millones de personas, cómo empiezan, qué señales advierten su presencia y por qué los especialistas insisten en que cada síntoma debe tomarse en serio. A partir de aquí, se abordará cada patología de manera individual y profunda, siempre desde la mirada clínica de autoridades internacionales.
Las 5 enfermedades más comunes en las encías
Aunque muchas veces pasan desapercibidas, estas enfermedades conforman el núcleo de los problemas periodontales que afectan a millones de personas en el mundo. Cada una avanza de manera distinta, tiene mecanismos específicos y requiere tratamientos precisos. A continuación, se desarrolla cada una desde la evidencia científica y la mirada clínica de expertos internacionales.
1. Gingivitis: la inflamación silenciosa que abre la puerta a todo
La gingivitis es la enfermedad de encías más común y también la más subestimada. Se origina por la acumulación de placa bacteriana —una mezcla de microorganismos, saliva y restos de alimentos— que se adhiere al borde de la encía. Cuando no se remueve a tiempo, desencadena una respuesta inflamatoria: enrojecimiento, sangrado e hipersensibilidad.
Lo que muchos pacientes desconocen es que la gingivitis no duele, por eso suele normalizarse. Sin embargo, ese sangrado “mínimo” es la primera señal de enfermedad periodontal. El periodoncista británico Dr. Iain Chapple, referente de la EFP, insiste en que “el sangrado es un marcador clínico temprano de inflamación activa y nunca debe ignorarse”. La buena noticia es que la gingivitis es reversible con higiene profesional y hábitos adecuados.
2. Periodontitis: cuando la inflamación llega al hueso
Si la gingivitis no se trata, la inflamación avanza hacia los tejidos profundos y aparece la periodontitis. Aquí ya no hablamos de un simple enrojecimiento: se forma una bolsa periodontal, se destruye el ligamento que sujeta el diente y se pierde hueso. Este proceso, a menudo silencioso, puede pasar años sin dar señales evidentes.
La American Academy of Periodontology (AAP) señala que se trata de una enfermedad inflamatoria crónica con impacto sistémico. De hecho, estudios publicados en Journal of Clinical Periodontology han documentado su asociación con diabetes, riesgo cardiovascular y complicaciones en el embarazo. El investigador español Dr. Mariano Sanz resume el consenso actual: “La periodontitis es una enfermedad inmunoinflamatoria compleja que afecta mucho más que la estructura dental”.
La periodontitis no es reversible, pero sí controlable si se detecta a tiempo. Su manejo requiere raspados, alisados radiculares, análisis clínico detallado y mantenimiento constante.
3. Periodontitis agresiva: destrucción rápida en pacientes jóvenes
A diferencia de la periodontitis crónica, la periodontitis agresiva aparece en personas jóvenes y avanza con una velocidad considerable. Se caracteriza por una pérdida ósea que no corresponde a la cantidad de placa visible, lo que ha llevado a considerarla un trastorno donde la respuesta inmunológica tiene un papel determinante.
La investigadora estadounidense Dr. Sara G. Grossi, reconocida por sus aportes en epidemiología periodontal, explica que “este tipo de periodontitis requiere diagnóstico temprano y un tratamiento más intensivo, porque su progresión es mucho más rápida que en otras formas de enfermedad periodontal”. La carga genética y los antecedentes familiares suelen estar involucrados.
El reto es que sus síntomas son discretos al inicio, lo que retrasa la consulta y aumenta el riesgo de daño irreversible.
4. Recesión gingival: cuando la encía se retrae
La recesión gingival es la pérdida progresiva del tejido que cubre la raíz del diente. Aunque muchas personas la ven como un asunto estético, en realidad es una alteración funcional que puede producir sensibilidad intensa, caries radicular y mayor riesgo de enfermedad periodontal.
Sus causas son variadas: cepillado traumático, inflamación crónica, malposición dental, bruxismo o movimientos ortodónticos no controlados. La International Association for Dental Research (IADR) destaca que factores anatómicos como frenillos tensos o encías muy delgadas aumentan la susceptibilidad.
El pionero en cirugía plástica periodontal, Dr. Edward P. Allen, ha señalado que “la recesión no debe subestimarse, porque compromete la protección natural del diente y puede progresar si no se interviene”.
5. Abscesos periodontales: infecciones que requieren acción inmediata
Los abscesos periodontales son infecciones agudas y dolorosas que se forman cuando una bolsa profunda se llena de bacterias y pus. Se manifiestan como un bulto sensible, inflamación intensa, dolor al morder e incluso fiebre.
Su gravedad radica en su rapidez. El periodoncista italiano Dr. Giovan Paolo Pini-Prato, referente mundial en periodoncia clínica, insiste en que “el absceso periodontal es una urgencia real, no puede tratarse solo con antibióticos; requiere intervención mecánica inmediata para eliminar la causa”.
Ignorarlos puede derivar en pérdida dental acelerada o en infecciones más severas.

Mitos y verdades sobre las enfermedades de las encías
Alrededor de las enfermedades de las encías circulan creencias que, aunque parecen inofensivas, pueden retrasar diagnósticos, empeorar síntomas y llevar a decisiones equivocadas. En salud oral, los mitos pesan más de lo que se cree: moldean comportamientos, justifican la no consulta y normalizan señales que nunca deberían ignorarse. Aquí se desmienten, con evidencia científica, las ideas más frecuentes que escuchan los especialistas en consulta.
Mito 1: “Si sangro al cepillarme es porque me cepillo muy duro”
Verdad: el sangrado es inflamación, no exceso de fuerza.
La gran mayoría de pacientes cree que el problema es el cepillo o la intensidad. Sin embargo, el Dr. Iain Chapple, expresidente de la European Federation of Periodontology, ha insistido durante años en que “el sangrado es un indicador de enfermedad, no de técnica”. El tejido inflamado sangra con facilidad y ese es, de hecho, el primer signo de gingivitis. Ninguna encía sana sangra.
Mito 2: “Las enfermedades de las encías solo afectan la boca”
Verdad: son enfermedades inflamatorias crónicas que influyen en la salud general.
Durante la última década, múltiples investigaciones —incluyendo estudios publicados en Journal of Clinical Periodontology— han demostrado conexiones entre periodontitis y riesgo cardiovascular, diabetes no controlada y complicaciones en embarazo. La boca no está aislada del resto del cuerpo; la inflamación tampoco.
Mito 3: “La periodontitis es cosa de adultos mayores”
Verdad: puede afectar a jóvenes, especialmente en su forma agresiva.
La periodontitis no distingue edades. La variante conocida como periodontitis agresiva suele aparecer en personas jóvenes, incluso en la adolescencia, y progresa rápidamente. Según la investigadora estadounidense Dr. Sara G. Grossi, “en este tipo de periodontitis, el daño es desproporcionado frente a la cantidad de placa visible”. Es silenciosa y puede avanzar con rapidez.
Mito 4: “La recesión gingival es solo estética”
Verdad: es una alteración funcional que expone la raíz y puede causar daño.
La retracción de la encía expone la raíz del diente, deja el cuello más vulnerable a caries y aumenta la sensibilidad. El periodoncista estadounidense Dr. Edward P. Allen, pionero en cirugía plástica periodontal, ha señalado que “la recesión compromete el soporte del diente y no debe tratarse como un problema superficial”.
Mito 5: “Si uso enjuague, no necesito seda dental”
Verdad: ningún enjuague reemplaza la limpieza mecánica.
Los enjuagues pueden complementar la higiene, pero no eliminan la placa que se acumula entre los dientes. La American Academy of Periodontology (AAP) subraya que la seda dental es un paso indispensable: es el único método capaz de remover la placa que se forma en los puntos de contacto donde el cepillo no llega.
Mito 6: “Los abscesos se curan con antibióticos”
Verdad: los antibióticos no resuelven la causa de la infección.
Un absceso periodontal requiere intervención directa del profesional: drenaje, limpieza profunda y eliminación de la causa. El periodoncista italiano Dr. Giovan Paolo Pini-Prato lo resume así: “El antibiótico sin tratamiento mecánico no resuelve el absceso y puede empeorarlo”. La automedicación, además, aumenta la resistencia bacteriana.
Mito 7: “Si no tengo dolor, no tengo enfermedad”
Verdad: la mayoría de enfermedades de encías avanzan sin dolor.
Tanto la gingivitis como la periodontitis en fase inicial suelen ser indoloras. El paciente interpreta esta ausencia de dolor como ausencia de problema, cuando en realidad la inflamación ya está activa. Los especialistas recuerdan que esperar a sentir dolor es perder tiempo valioso para evitar daño irreversible.
Mito 8: “Los problemas de encías se heredan y no hay nada que hacer”
Verdad: la genética puede aumentar el riesgo, pero no determina el destino.
Es cierto que algunos tipos de periodontitis tienen un componente familiar, pero los hábitos de higiene, las limpiezas periódicas y la detección temprana permiten controlar la enfermedad. La genética predispone; el comportamiento protege.
Preguntas Frecuentes
En las consultas periodontales, las dudas suelen repetirse. Algunas nacen del miedo, otras de la confusión y muchas de la desinformación acumulada durante años. Lo cierto es que entender cómo se comportan las encías —qué dicen, qué alertan y qué esconden— puede ser la diferencia entre un tratamiento simple y una intervención compleja. Aquí se responden, con evidencia y lenguaje claro, las preguntas más comunes que hacen los pacientes.
¿Cómo se ven las encías enfermas?
Las encías enfermas pierden su aspecto firme y rosado. Se tornan rojas, inflamadas, brillantes o retraídas. El sangrado, incluso mínimo, es un signo temprano de inflamación. Ninguna encía sana sangra. Los especialistas son enfáticos en que el sangrado no debe normalizarse: es una señal de alerta, no una consecuencia del cepillo.
¿Cuáles son los tipos de encía?
De forma práctica, se pueden identificar dos zonas:
- Encía adherida, densa y firme, la que da estabilidad.
- Encía marginal, la parte más visible, que rodea el diente y es la más propensa a inflamar.
Las enfermedades afectan ambas de manera distinta, por eso el examen clínico incluye evaluar su espesor, color y respuesta al sondaje.
¿Qué enfermedades afectan las encías?
Las más frecuentes son: gingivitis, periodontitis, periodontitis agresiva, recesión gingival y abscesos periodontales. Pueden aparecer otras inflamaciones por virus o traumatismos, pero en menor medida. Todas requieren evaluación profesional.
¿Qué virus pueden afectar las encías?
El herpes simple es uno de los virus que puede generar inflamación aguda o úlceras dolorosas en la encía. Aunque no son causa directa de la enfermedad periodontal clásica, sí pueden agravar el cuadro y deben ser manejados por un especialista.
¿Cómo saber si tengo gingivitis o periodontitis?
Las dos generan inflamación, pero su impacto es distinto. La gingivitis afecta solo el tejido superficial. La periodontitis compromete el hueso, genera pérdida de inserción y, en algunos casos, movilidad dental. La única forma de diferenciarlas con precisión es con una valoración periodontal completa.
¿La periodontitis tiene cura?
No es reversible, pero sí controlable. Con tratamiento adecuado —que incluye raspados, estudios detallados y mantenimiento periódico— es posible detener la enfermedad y mantener los dientes estables durante años.
¿Cuándo se vuelve grave una enfermedad de las encías?
Cuando hay pérdida de hueso, movilidad, infecciones recurrentes o compromiso de la función. También cuando se combina con factores como tabaquismo, diabetes no controlada u otras condiciones sistémicas que aceleran la inflamación.
¿Qué puedo tomar para una infección en la encía?
Ningún medicamento sustituye la intervención profesional. Los antibióticos solo deben usarse bajo indicación odontológica y en casos específicos. Muchos abscesos requieren limpieza mecánica inmediata; no desaparecen con fármacos.
¿Cómo se ve una infección en la encía?
Suele presentarse como una zona muy inflamada, brillante o dolorosa. En los abscesos aparece un aumento de volumen, sensibilidad al morder y, a veces, salida de pus. En casos severos puede haber fiebre o inflamación del rostro.
¿Qué elimina la bacteria que causa estas enfermedades?
La limpieza profesional es la herramienta principal. A esto se suma la higiene diaria adecuada: cepillado minucioso, seda dental y, en algunos casos, enjuagues específicos. Los antibióticos no sustituyen la limpieza: son un complemento, no un reemplazo.
¿Cómo tratar una enfermedad de las encías en casa?
En casa se puede controlar la placa, pero no revertir la enfermedad. La higiene ayuda, pero el tratamiento real depende de la intervención profesional. Los enjuagues o remedios caseros pueden aliviar temporalmente, pero no son solución.
¿Qué dicen las encías sobre la salud general?
La ciencia ha demostrado una conexión clara entre salud periodontal y salud sistémica. Encías inflamadas pueden relacionarse con problemas cardiovasculares, diabetes descontrolada o complicaciones en embarazo. Por eso, la periodoncia dejó de ser un tema “solo dental”.
¿Cuáles son las enfermedades bucales más comunes?
La caries es la más común a nivel global. Le siguen la gingivitis, la periodontitis, la recesión gingival y las erosiones dentales relacionadas con hábitos o dieta. Muchas de ellas coexisten, por eso la revisión clínica debe abarcar toda la cavidad oral.
Señales de alerta y prevención
Las enfermedades de las encías no empiezan con dolor. Empiezan con pequeños cambios que solemos ignorar: un sangrado mínimo, una leve inflamación, una molestia que va y viene. Por eso los especialistas coinciden en que la clave para evitar complicaciones es reconocer las señales de alarma antes de que la enfermedad avance. No se trata de entrar en pánico, sino de reconocer que, en salud periodontal, el tiempo es determinante.
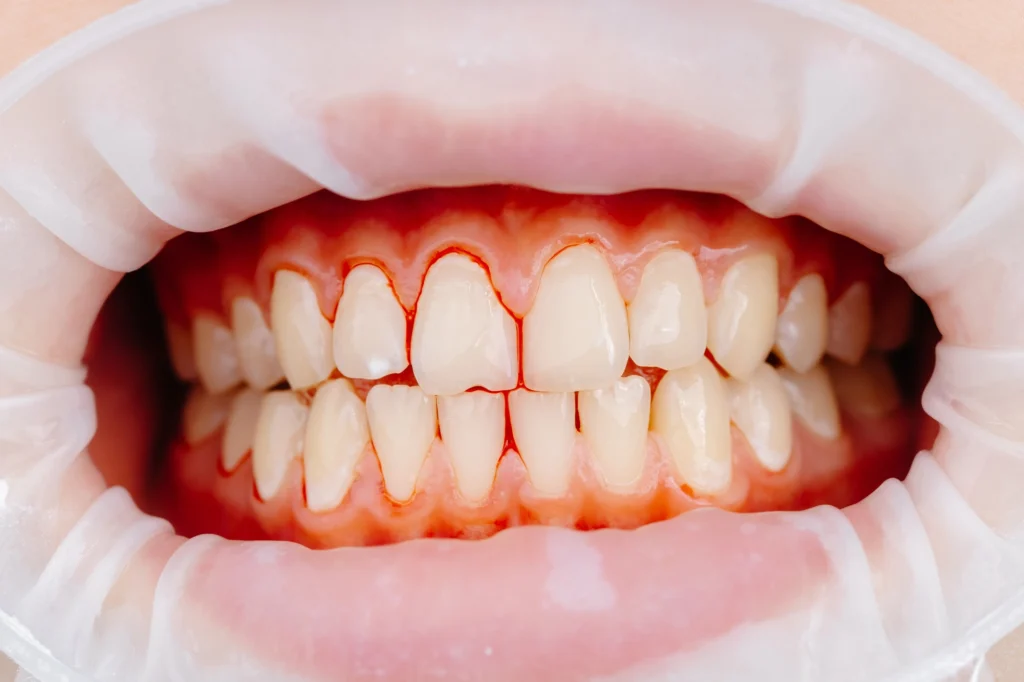
Señales de alerta tempranas
Una encía sana no sangra, no duele y mantiene un color rosado uniforme. Cuando esto cambia, el cuerpo está enviando un mensaje. Estas son las señales más importantes:
- Sangrado al cepillarse o usar seda dental.
Es la alerta temprana más clara. Aunque suele atribuirse al “exceso de fuerza”, los expertos insisten en que es la primera manifestación de gingivitis. Ignorarlo puede permitir que la inflamación avance hacia estructuras más profundas. - Enrojecimiento o inflamación.
Una encía abultada, brillante o más roja de lo habitual indica acumulación de placa o un proceso inflamatorio activo. Esta fase es reversible si se interviene a tiempo. - Sensibilidad en la encía o en los dientes.
La sensación de corriente o molestia al contacto con frío o calor puede estar relacionada con recesión gingival. Aunque muchos pacientes lo atribuyen al desgaste, la raíz expuesta suele ser el verdadero origen. - Retracción visible.
Cuando el diente parece “más largo”, en realidad la encía está retrocediendo. Esto no ocurre de un día para otro y requiere evaluación, especialmente para determinar si el origen es inflamatorio, anatómico o por trauma mecánico. - Mal sabor o mal aliento persistente.
El mal aliento continuo es una manifestación frecuente de acumulación bacteriana y bolsas periodontales. No se soluciona con enjuagues: se soluciona tratando la causa. - Movilidad o sensación de “diente flojo”.
Una señal avanzada que nunca debe subestimarse. La movilidad dental indica pérdida de soporte y requiere atención inmediata. - Aparición de bultos, dolor o pus.
Signos clásicos de un absceso periodontal. Este es un cuadro que no admite espera: la intervención debe ser inmediata para evitar complicaciones.
Factores de riesgo que aumentan la probabilidad de enfermedad
Las señales son visibles, pero los factores de riesgo son silenciosos. Reconocerlos es una forma de prevención activa.
Fumar.
El tabaco disminuye la respuesta inmune, altera la cicatrización y enmascara el sangrado, retrasando el diagnóstico.
Estrés crónico.
La inflamación sistémica que genera el estrés puede agravar las enfermedades periodontales.
Diabetes no controlada.
La relación entre diabetes y periodontitis es bidireccional: una empeora la otra.
Embarazo y cambios hormonales.
Algunas mujeres desarrollan gingivitis gestacional si no tienen un seguimiento adecuado.
Ortodoncia sin control.
Los aparatos pueden dificultar la higiene y aumentar el riesgo si no hay un acompañamiento profesional.
Antecedentes familiares.
La genética influye en la respuesta inflamatoria y en la susceptibilidad a formas agresivas de enfermedad.
Prevención basada en evidencia
La prevención no es complicada, pero sí debe ser constante. La periodoncia internacional coincide en tres pilares:
- Higiene impecable en casa.
Cepillado suave, seda dental diaria y limpieza de la línea de la encía. No se trata de fuerza, sino de técnica. - Limpiezas profesionales periódicas.
Las guías internacionales recomiendan revisiones cada seis meses, o con mayor frecuencia en pacientes con riesgo elevado. Las limpiezas eliminan la placa y el cálculo que no puede retirarse en casa. - Diagnóstico temprano.
Un estudio periodontal completo permite identificar inflamación, pérdida ósea o recesión antes de que generen daño severo. La detección temprana es, según el periodoncista español Dr. Mariano Sanz, “la diferencia entre conservar dientes y perderlos”.
Hábitos que protegen las encías
- Evitar el cepillado traumático.
- Disminuir el consumo de tabaco.
- Controlar enfermedades sistémicas como la diabetes.
- Evitar remedios caseros abrasivos o enjuagues no recomendados.
- Buscar evaluación odontológica ante cualquier cambio visible.
Consulta con un especialista
Las enfermedades de las encías avanzan en silencio. No suelen doler al comienzo, no interrumpen la rutina y muchas veces pasan meses —incluso años— antes de que las personas busquen ayuda. Pero la ciencia es clara: cuanto antes se intervengan, mejores son los resultados. La prevención y el diagnóstico temprano no son un consejo genérico, son una necesidad real en salud oral.
Si notas sangrado, retracción, inflamación, mal aliento persistente o cualquier cambio que no estaba ahí antes, no esperes a que el problema crezca. Las encías no se “recuperan solas”. Necesitan una revisión profesional que descarte riesgos, confirme la causa y, sobre todo, te brinde un plan de tratamiento adecuado.
Clínica Loyola: Expertos en Armonía Facial y Función

En Clínica Loyola, los pacientes reciben atención de especialistas con amplia experiencia en periodoncia, diagnóstico avanzado y manejo integral de estas enfermedades. Es un equipo que entiende que cada caso es distinto y que la salud de las encías no es un asunto estético, sino una parte esencial del bienestar general. Consultar a tiempo puede evitar pérdida ósea, procedimientos más complejos y complicaciones que afectan la calidad de vida.
Si buscas una evaluación clara, profesional y humana, este es el momento de hacerlo. La detección temprana cambia el pronóstico. Tus encías también cuentan su historia: escúchalas a tiempo.
Visítanos en nuestras sedes en Bogotá, Medellín, Bucaramanga o Fusagasugá, o contáctanos a través de www.clinicaloyola.com para más información.



